Was sind Fettstoffwechselstörungen?
Eine Fettstoffwechselstörung liegt vor, wenn im Blut enthaltene Fette (Lipide) eine zu hohe Konzentration aufweisen. Dabei sind vor allem sogenannte Lipoproteine beteiligt – das sind Fett-Eiweiß-Verbindungen, mit denen Fette wie Cholesterin im Blut transportiert werden.
| Hauptaufgabe | Messung | Bedeutung bei Störungen |
| Cholesterin | ||
| Baustein für Zellen und Ausgangsstoff für Hormone und Gallensäuren | Gesamtcholesterin: das in allen Lipoproteinen transportierte Cholesterin | Zu viel Cholesterin, insbesondere LDL-Cholesterin fördert Gefäßverkalkung (Atherosklerose) |
| Triglyceride | ||
| Hauptenergielieferanten aus der Nahrung , werden im Fettgewebe gespeichert | Triglyceride können im Blut gemessen werden | Hohe Werte wirken gemeinsam mit Cholesterin gefäßschädigend (siehe Remnant Cholesterin) |
| LDL (Low Density Lipoprotein) | ||
| Transportiert Cholesterin von der Leber in die Körperzellen – notwendig, aber in zu großen Mengen schädlich | Gemessen wird das Cholesterin, das in LDL transportiert wird | „Schlechtes Cholesterin“ – hohe Werte fördern Gefäßverkalkung, Herzinfarkt, Schlaganfall |
| Remnant-Cholesterin | ||
| Beschreibt das Cholesterin in Triglycerid-reichen Lipoproteinen | „Rest-Cholesterin“ = Gesamtcholesterin ohne LDL- & HDL-Cholesterin | hohe Werte fördern Gefäßverkalkung, Herzinfarkt, Schlaganfall |
| HDL (High Density Lipoprotein) | ||
| Bringt überschüssiges Cholesterin zurück zur Leber, wo es abgebaut wird | Gemessen wird das Cholesterin, das in HDL transportiert wird | „Gutes Cholesterin“ – niedrige Werte gelten als Risiko für Gefäßverkalkung |
| Lp(a) (Lipoprotein(a)) | ||
| Funktion unklar | Lp(a) kann im Blut gemessen werden | hohe Werte fördern Gefäßverkalkung, Herzinfarkt, Schlaganfall |
Bei einer Fettstoffwechselstörung können also zum Beispiel Erhöhungen von LDL-Cholesterin, Lp(a) oder Remnant Cholesterin oder eine Verminderung von HDL-Cholesterin vorliegen. Zu hohe Konzentrationen– vor allem von LDL-Cholesterin – können sich in der Gefäßwand der Herz-, Hals-, Nieren-, oder Beingefäße ablagern. Dort werden sie von Immunzellen aufgenommen, was eine chronische Entzündungsreaktion auslöst. Im Laufe der Zeit entstehen sogenannte „Plaques“ (Ablagerungen), die die Gefäße verengen und verhärten – man spricht von Atherosklerose oder Gefäßverkalkung. Reißt eine solche Plaque plötzlich auf, kann sich ein Blutgerinnsel bilden, das das Gefäß vollständig verschließt. Die Folge können ein Herzinfarkt oder Schlaganfall sein.
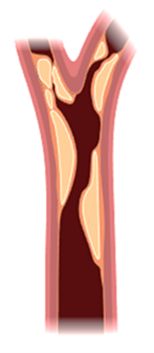
Die empfohlenen Zielwerte für Blutfette hängen vom persönlichen Herz-Kreislauf-Risiko ab.
- LDL-Cholesterin („schlechtes“ Cholesterin):
Für die Allgemeinbevölkerung sollte der Wert unter 116 mg/dL liegen. Menschen mit erhöhtem Risiko (z. B. bei Diabetes oder bestehenden Gefäßerkrankungen) profitieren von deutlich niedrigeren Werten – idealerweise unter 55 mg/dL. - Remnant Cholesterin sollte unter 25 mg/dL liegen
- Triglyceride sollten unter 150 mg/dL liegen.
- HDL-Cholesterin („gutes“ Cholesterin) sollte über 40 mg/dL bei Männern und über 50 mg/dL bei Frauen liegen.
Welche Zielwerte im Einzelfall sinnvoll sind, sollte immer gemeinsam mit der Ärztin oder dem Arzt festgelegt werden.
Ursachen, Risikofaktoren und Prävention – was Sie tun können
Es gibt erblich bedingte Formen von Fettstoffwechselstörungen (zum Beispiel die familiäre Hypercholesterinämie), bei denen schon früh erhöhte Werte vorhanden sind. Auch die Höhe von Lp(a) ist genetisch festgelegt. Häufiger sind Fettstoffwechselstörungen jedoch durch ungesunden Lebensstil oder Begleiterkrankungen bedingt, zum Beispiel durch Übergewicht, Bewegungsmangel, ungesunde Ernährung, Rauchen, Alkoholkonsum, Diabetes mellitus, bestimmte Schilddrüsenerkrankungen oder Leber-/Nierenprobleme.
Gut zu wissen: durch einen gesunden Lebensstil kann man Fettstoffwechselstörungen oft vermeiden:

Symptome, Diagnose und Behandlung
Meist treten kaum Symptome auf – so bleiben Fettstoffwechselstörungen oft lange unbemerkt – bis die Gefäße stark verengt sind, was zu Schmerzen bei Belastung, Durchblutungsstörungen, Herzinfarkt oder Schlaganfall führen kann. Die Diagnose wird durch eine Blutuntersuchung gestellt, bei der die Blutfette gemessen werden.
Behandlung
- Basis ist immer Lebensstiländerung (gesunde Ernährung, mehr Bewegung, gesundes Gewicht erreichen und halten, Raucherentwöhnung)
- Wenn die Werte trotz Lebensstilmaßnahmen weiterhin ungünstig sind oder ein hohes Risiko besteht, kommen Medikamente zum Einsatz – zum Beispiel Statine. Statine sind Medikamente, die die Cholesterinproduktion in der Leber hemmen, indem sie das Enzym HMG-CoA-Reduktase blockieren. Sie senken vor allem das LDL-Cholesterin („schlechtes Cholesterin“). Die Wirksamkeit von Statinen ist sehr gut belegt – durch hunderte große, unabhängige Studien mit Millionen von PatientInnen: Statine senken das Risiko für Herzinfarkt, Schlaganfall und Tod durch Herz-Kreislauf-Erkrankungen deutlich.
- Bei sehr schweren genetisch bedingten Formen sind spezialisierte Therapien erforderlich.
- Früh handeln: Je früher eine Störung erkannt und behandelt wird, desto besser lassen sich Folgekrankheiten vermeiden. Regelmäßige Kontrolle und Anpassung sind wichtig!
Forschung des VIVIT zu Cholesterin:
Das VIVIT in Vorarlberg beschäftigt sich intensiv mit der Erforschung von Fettstoffwechselstörungen und ihren Folgen. Ziel ist es, Menschen mit erhöhtem Risiko frühzeitig zu erkennen und Komplikationen wie Herzinfarkt, Nierenschäden oder Gefäßerkrankungen zu verhindern.
Zentrale Schwerpunkte sind:
- Restrisiko: Wenn wir das LDL-Cholesterin maximal senken, können wir das Risiko für Herzinfarkt, Schlaganfall und Tod minimieren, aber nicht komplett ausschalten. Darum untersucht das VIVIT das verbleibende Restrisiko [1]. Ein vielversprechender Marker hierfür ist das Remnant -Cholesterin, das nicht mit den LDLs oder HDLs erfasst wird [2]. Auch sogenannte Ceramide (spezielle Fettverbindungen) haben ein großes Vorhersagepotential [3–5].
- Geschlechterunterschiede: Das VIVIT konnte zeigen, dass bestimmte Fettwerte das Risiko für Herzinfarkt, Schlaganfall und Tod bei Frauen besser vorhersagen, während andere Werte bei Männern aussagekräftiger sind [6].
- Behandlung: Eine Analyse der VIVIT-Daten der letzten Jahrzehnte hat gezeigt, dass das LDL-Cholesterin erfolgreich auf immer niedrigere Werte gesenkt werden kann, jedoch erreichen viele Patientinnen und Patienten mit hohem Risiko immer noch nicht ihre Zielwerte [7]. Personen die zusätzlich an Diabetes (Zuckerkrankheit) erkrankt sind, erreichen die Zielwerte etwas öfter [8]. Auch die Nebenwirkungen von Cholesterin-senkenden Medikamenten wurden untersucht und als gering eingestuft [9]. Außerdem konnte die Wichtigkeit frühzeitiger Cholesterin-Messungen aufgezeigt [10] und eine ganze Reihe an Übersichtsarbeiten zur Behandlung von Fettstoffwechselstörungen bei verschiedenen Nebenerkrankungen veröffentlicht werden [11–14].
- Folgen: Zu hohe Blutfettwerte können zu Gefäßverkalkung in den Herzgefäßen aber auch in den Beinarterien führen. Auch macht es einen Unterschied, ob die Herzgefäße akut oder chronisch verengt sind. Um diese Unterschiede besser zu verstehen, hat das VIVIT Laborwerte von Betroffenen untersucht [15,16]. Außerdem wurde untersucht für welche Personengruppen das Lipoprotein(a) eine gute Risikovorhersage abgibt [17,18] und wie sich die Blutfettwerte bei Personen mit und ohne Diabetes unterscheiden [19,20].
- Genetik: Das VIVIT konnte zeigen, dass bestimmte genetische Varianten mit erhöhtem LDL-Cholesterin und Gefäßverkalkung des Herzens assoziiert sind [21,22].
- Zu guter Letzt noch eine gute Nachricht für all jene, die lieber mit der Seilbahn als zu Fuß Berge erklimmen: Am Karren in Dornbirn konnte das VIVIT zeigen, dass auch das Hinunterlaufen gesundheitliche Vorteile, wie beispielsweise niedrigere Blutfette, mit sich bringt [23–25].
Quellen und weiterführende Links:
Europäische Leitlinien zu Dyslipidemien mit VIVIT Beteiligung:2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk | European Heart Journal | Oxford Academic
1. Drexel H, Aczel S, Marte T, Vonbank A, Saely CH. Factors predicting cardiovascular events in statin-treated diabetic and non-diabetic patients with coronary atherosclerosis. Atherosclerosis 2010;208:484–489.
2. Drexel H, Mader A, Larcher B, Festa A, Vonbank A, Fraunberger P, et al. Remnant cholesterol and long-term incidence of death in coronary artery disease patients. Atherosclerosis 2025;401:119048.
3. Leiherer A, Muendlein A, Saely CH, Laaksonen R, Fraunberger P, Drexel H. Ceramides improve cardiovascular risk prediction beyond low-density lipoprotein cholesterol. European Heart Journal Open 2023;4.
4. Leiherer A, Muendlein A, Saely C, Geiger K, Brandtner E-M, Heinzle C, et al. Coronary Event Risk Test (CERT) as a Risk Predictor for the 10-Year Clinical Outcome of Patients with Peripheral Artery Disease. J Clin Med 2023;12:6151.
5. Leiherer A, Mündlein A, Laaksonen R, Lääperi M, Jylhä A, Fraunberger P, et al. Comparison of recent ceramide-based coronary risk prediction scores in cardiovascular disease patients. Eur J Prev Cardiol 2022;29:947–956.
6. Schnetzer L, Muendlein A, Festa A, Saely CH, Drexel H, Leiherer A. Sex-specific disparities in lipid-based prediction of major cardiovascular events. Eur J Prev Cardiol 2025.
7. Ratz M, Vogel JB, Kührer H, Säly CH, Mündlein A, Vonbank A, et al. 25 years of lipid-lowering therapy: secular trends in therapy of coronary patients. Wien Klin Wochenschr 2025;137:297–306.
8. Saely CH, Sternbauer S, Vonbank A, Heinzle C, Zanolin-Purin D, Larcher B, et al. Type 2 diabetes mellitus is a strong predictor of LDL cholesterol target achievement in patients with peripheral artery disease. J Diabetes Complications 2020;34:107692.
9. Dopheide JF, Gillmann P, Spirk D, Khorrami Borozadi M, Adam L, Drexel H. False versus True Statin Intolerance in Patients with Peripheral Artery Disease. J Clin Med 2022;11:6619.
10. Leiherer A, Ulmer H, Muendlein A, Saely CH, Vonbank A, Fraunberger P, et al. Value of total cholesterol readings earlier versus later in life to predict cardiovascular risk. EBioMedicine 2021;67:103371.
11. Drexel H, Festa A, Schmidt TA, Rocca B, Dobrev D, Agewall S, et al. Management of dyslipidaemia in patients with comorbidities: facing the challenge: type 2 diabetes mellitus. Eur Heart J Cardiovasc Pharmacother 2025;11:698–711.
12. Kaser S, Dobrev D, Rocca B, Kaski JC, Agewall S, Drexel H. Management of dyslipidaemia in patients with comorbidities—facing the challenge: type 1 diabetes mellitus. Eur Heart J Cardiovasc Pharmacother 2025;11:380–386.
13. Mayer G, Dobrev D, Kaski JC, Semb AG, Huber K, Zirlik A, et al. Management of dyslipidaemia in patients with comorbidities: facing the challenge. Eur Heart J Cardiovasc Pharmacother 2024;10:608–613.
14. Frühwald L, Fasching P, Dobrev D, Kaski JC, Borghi C, Wassmann S, et al. Management of dyslipidaemia in patients with comorbidities—facing the challenge. Eur Heart J Cardiovasc Pharmacother 2025;11:164–173.
15. Leiherer A, Mündlein A, Brandtner EM, Säly CH, Ramadani H, Vonbank A, et al. Lipid profiles of patients with manifest coronary versus peripheral atherosclerosis – Is there a difference? J Intern Med 2021;290:1249–1263.
16. Vonbank A, Saely CH, Rein P, Drexel H. Lipid parameters in patients with acute coronary syndromes versus stable coronary artery disease. Eur J Clin Invest 2015;45:1092–1097.
17. Vonbank A, Saely CH, Rein P, Zanolin D, Drexel H. Lipoprotein (a), the Metabolic Syndrome and Vascular Risk in Angiographied Coronary Patients. J Clin Endocrinol Metab 2016;101:3199–3203.
18. Saely CH, Koch L, Schmid F, Marte T, Aczel S, Langer P, et al. Lipoprotein(a), type 2 diabetes and vascular risk in coronary patients. Eur J Clin Invest 2006;36:91–97.
19. Saely CH, Eber B, Pfeiffer KP, Drexel H. Low serum LDL cholesterol in patients with type 2 diabetes. Int J Cardiol 2010;144:394–398.
20. Drexel H, Aczel S, Marte T, Benzer W, Langer P, Moll W, et al. Is Atherosclerosis in Diabetes and Impaired Fasting Glucose Driven by Elevated LDL Cholesterol or by Decreased HDL Cholesterol? Diabetes Care 2005;28:101–107.
21. Muendlein A, Geller-Rhomberg S, Saely CH, Winder T, Sonderegger G, Rein P, et al. Significant impact of chromosomal locus 1p13.3 on serum LDL cholesterol and on angiographically characterized coronary atherosclerosis. Atherosclerosis 2009;206:494–499.
22. Muendlein A, Saely CH, Rhomberg S, Sonderegger G, Loacker S, Rein P, et al. Evaluation of the association of genetic variants on the chromosomal loci 9p21.3, 6q25.1, and 2q36.3 with angiographically characterized coronary artery disease. Atherosclerosis 2009;205:174–180.
23. Zeppetzauer M, Drexel H, Vonbank A, Rein P, Aczel S, Saely CH. Eccentric endurance exercise economically improves metabolic and inflammatory risk factors. Eur J Prev Cardiol 2013;20:577–584.
24. Drexel H, Mader A, Saely CH, Tautermann G, Dopheide JF, Vonbank A. Downhill hiking improves low-grade inflammation, triglycerides, body weight and glucose tolerance. Sci Rep 2021;11:14503.
25. Drexel H, Saely CH, Langer P, Loruenser G, Marte T, Risch L, et al. Metabolic and anti‐inflammatory benefits of eccentric endurance exercise – a pilot study. Eur J Clin Invest 2008;38:218–226.
